Chirurgia cu cea mai rapidă recuperare
Autor: Dr. Bogdan Smeu – Medic primar chirurgie generală
💡 De ce bărbații activi fizic , cu hernie inghinală operata se ridică din pat la 4 ore după operație și se întorc la muncă în 3 zile?
Prezentăm cazul clinic al unui pacient de 56 de ani cu hernie inghinala dreapta, operat minim invaziv si a cărui evoluție ilustrează perfect impactul pozitiv al tehnicilor laparoscopice moderne asupra recuperării rapide la pacienții activi profesional, pentru care reluarea activității profesionale și fizice reprezintă o prioritate majoră. Acest caz demonstrează cum abordarea chirurgicală minim invazivă, combinată cu protocoale moderne de recuperare accelerată, poate transforma complet experiența pacientului și calitatea vieții postoperatorii.
CAPITOLUL 1: Prezentare Clinică și Indicații Chirurgicale
1.1 Prezentarea Pacientului
Prezentăm cazul unui pacient de 56 ani, de sex masculin, care s-a prezentat la consultul chirurgical pentru o durere in regiunea inghinala dreapta, care a debutat in urma cu aproape un an si care s-a intensificat in timp, o hernie inghinala dreapta, patologie ce necesita intervenție chirurgicală minim invazivă.
Anamneza clinică: Pacientul, bărbat activ profesional, prezintă simptomatologie progresivă caracterizată prin apariția unei umflături la nivelul regiunii inghinale drepte, care a debutat cu aproximativ 8 luni în urmă. Umflătura devine mai proeminentă în timpul efortului fizic, la ridicarea obiectelor grele și la șederea prelungită în ortostatism, retractându-se parțial în decubit dorsal. Din punct de vedere profesional, pacientul desfășoară activități care implică efort fizic moderat până la intens, ceea ce a generat la un moment dat incapacitate funcțională progresivă și impact negativ asupra calității vieții și asupra performanței profesionale. Evaluarea clinică și paraclinică completă (ecografia de perete abdominal) a confirmat necesitatea intervenției chirurgicale minim invazive pentru a permite reluarea rapidă a activității profesionale.
Context epidemiologic specific: La vârsta de 56 de ani, pacientul se află exact în categoria de vârstă cu cel mai ridicat risc pentru dezvoltarea herniei inghinale. Studiile epidemiologice arată că riscul de hernie inghinală la bărbați este de aproximativ 27% pe parcursul vieții, comparativ cu doar 3% la femei, ceea ce înseamnă că aproximativ unul din patru bărbați va dezvolta această afecțiune. Incidența crește semnificativ cu vârsta, în special în decadele a cincea până la a șaptea de viață, perioada în care slăbirea musculaturii peretelui abdominal se combină cu activitatea fizică susținută.
În România, incidența herniei inghinale este estimată între 140 și 240 de cazuri la 100.000 de locuitori, iar studiile naționale confirmă un vârstă medie de 56.7 ani pentru pacienții diagnosticați cu hernie inghinală bilaterală, cu o predominanță masculină de 95%. Slăbiciunea peretelui abdominal este de obicei bilaterala, de aceea se recomanda ca evaluarea preoperatorie sa aiba in vedere acest aspect.
Status prezent: Apt din punct de vedere cardiovascular și pulmonar. Medicație curentă controlată. ASA II – comorbidități minore. Pacientul prezintă parametri antropometrici în limite normale pentru vârstă, fără obezitate.
Diagnosticul principal: Hernia inghinală unilaterală sau nespecificată, fără obstrucție sau gangrena, nespecificată ca recidivantă
1.2 Investigații Complementare și Indicații
Examenul clinic si investigațiile paraclinice (ecografia de perete abdominal) au confirmat diagnosticul și au exclus complicații sau patologii asociate:
- Imagistică relevantă: Ecografie perete abdominal în dinamică – confirmă hernie inghinală indirectă dreaptă, defect parietal de aproximativ 2.5 cm, cu conținut intestinal reductibil, fără semne de încarcerare sau strangulare
- Biochimie și hematologie – parametri normali: hemoleucogramă completă, glicemie, uree, creatinină, electroliți serici – toate în limite normale
- Coagulare – în limite normale: timp de protrombină, INR, timp de tromboplastină parțial activat – valori optime pentru intervenție chirurgicală
- Evaluare cardiovasculară: EKG – ritm sinusal, fără modificări ischemice. Evaluare cardiologică preoperatorie – risc cardiac scăzut
- ASA score: II
- Test screening MRSA și ESBL: Negativ (conform protocolului standard de pregătire preoperatorie)
Indicații chirurgicale conforme cu ghidurile europene:
- Diagnosticul este clar și documentat imagistic
- Simptomatologie persistentă cu impact funcțional semnificativ
- Pacient apt pentru anestezie generală
- Procedura laparoscopică este STANDARDUL DE AUR pentru pacienți bărbați cu hernie inghinală primară unilaterală, conform ghidurilor European Hernia Society (EHS)
- Necesitatea recuperării rapide pentru reluarea activității profesionale – indicator cheie pentru alegerea tehnicii minim-invazive laparoscopice
Durata procedurii preconizată: 30-60 minute (conform tehnicii TEP)
Spitalizare estimată: 12-24 ore (overnight stay sau same-day discharge posibil)
1.3 De Ce Laparoscopia? Avantajele Documentate pentru Pacientul Activ
Pentru un pacient de 56 de ani, în plină activitate profesională, alegerea tehnicii chirurgicale nu este doar o chestiune de eficiență tehnică, ci și de impact asupra calității vieții și capacității de a reveni rapid la o viață normală, activă. Ghidurile internaționale recente (HerniaSurge 2023, EHS Guidelines) recomandă ferm tehnicile laparoscopice (TEP sau TAPP) ca abord de primă linie pentru bărbații cu hernie inghinală primară unilaterală sau bilaterală, în special când chirurgul are experiența necesară.
Comparație detaliată: Abord laparoscopic TEP/TAPP vs. Abord deschis Lichtenstein:
| Parametru | Laparoscopie (TEP/TAPP) | Abord Deschis (Lichtenstein) |
| Recuperare și mobilizare | Mobilizare activă la 4 ore postoperator, deambulare autonomă la 6-8 ore, externare la 12-24 ore | Mobilizare la 24-48 ore, deambulare limitată primele 48 de ore, externare la 3-5 zile |
| Durere postoperatorie (VAS 0-10) | VAS 1-2/10 în primele 24 ore, control optim cu analgezice simple | VAS 5-7/10 în primele 24-48 ore, necesită frecvent analgezice opioide |
| Durată spitalizare | 12-24 ore (majoritatea pacienților externați în aceeași zi sau ziua următoare) | 3-5 zile spitalizare medie |
| Reluare muncă de birou | 3-7 zile | 2-4 săptămâni |
| Reluare muncă efort fizic moderat | 2-3 săptămâni | 4-6 săptămâni |
| Reluare muncă efort fizic intens | 4-6 săptămâni | 6-8 săptămâni |
| Rată de complicații | < 1-5% | 3-7% |
| Rată de recidivă la 5 ani | < 2% (chirurgi experimentați) | 1-7% (indirectă), 4-10% (directă) |
| Durere cronică (> 3 luni) | Incidență mai scăzută | Incidență mai ridicată |
| Satisfacție pacient | > 90-96% | 70-80% |
Rezultate finale: Studiile recente demonstrează că abordurile laparoscopice TEP și TAPP oferă rezultate superioare în ceea ce privește durerea postoperatorie, timpul de recuperare și revenirea la activitățile zilnice comparativ cu tehnicile deschise. Pentru cazul nostru specific – hernie inghinală unilaterală la pacient activ de 56 ani – tehnica laparoscopică reprezintă alegerea optimă pentru recuperare rapidă și reluare precoce a activității profesionale.
CAPITOLUL 2: Tehnica Chirurgicală Detaliată
2.1 Pregătirea Preoperatorie (Protocol ERAS – Enhanced Recovery After Surgery)
Pentru pacienții cu hernie inghinală, implementarea protocolului ERAS (Enhanced Recovery After Surgery) a revoluționat abordarea perioperatorie, conducând la recuperare accelerată, reducerea complicațiilor și externare precoce. Conform ghidurilor internaționale pregătirea preoperatorie urmează standarde stricte.
Ziua anterioară intervenției:
- Pregătire intestinală: Nu este necesară pentru hernia inghinală
- Screening infecțios: Testare MRSA și ESBL nazal și tegumentar
- Profilaxie tromboembolică: Clexane subcutanat
- Montare ciorapi elastici de compresie și explicarea importanței mobilizării precoce
Ziua intervenției chirurgicale:
- Post alimentar: Dejun solid 6 ore pre-operator, lichide clare permise până cu 2 ore înainte de anestezie
- Evaluare anesteziologică finală: Confirmare ASA II, apt pentru anestezie generală
- Antibiotic profilactic: Cefazolina 2g IV cu 30 minute pre-incizie
- Analgezic preventiv: Paracetamol 1g IV cu 30 minute pre-incizie
- Anestezie: Anestezie generală cu intubație orotraheală
- Montare manșete de compresie pneumatică intermitentă la nivelul membrelor inferioare
- Marcarea preoperatorie a zonei operatorii cu marker chirurgical
Conform protocolului de siguranță chirurgicală OMS, echipa chirurgicală efectuează verificarea ‘Time-out’ înainte de incizie prin care sunt validate detalii legate de pacient si nevoile lui specifice:
- Verificarea identității pacientului
- Confirmarea tipului intervenției chirurgicale
- Confirmarea marcării corecte a locului intervenției
2.2 Pașii Procedurii Chirurgicale TEP (Totally Extraperitoneal)
Pentru cazul prezentat, s-a optat pentru tehnica TEP considerată superioară tehnicii TAPP pentru hernia inghinală unilaterală primară, deoarece evită penetrarea cavității peritoneale, elimină necesitatea suturii peritoneului și oferă recuperare postoperatorie mai rapidă.
Poziționare și pregătire:
• Pacient în decubit dorsal cu membrele superioare fixate lângă trunchi
• Poziție Trendelenburg 10°
• Chirurg operator poziționat controlateral față de hernie
• Monitor video plasat în dreptul picioarelor pacientului
PASUL 1: Crearea accesului în spațiul preperitoneal
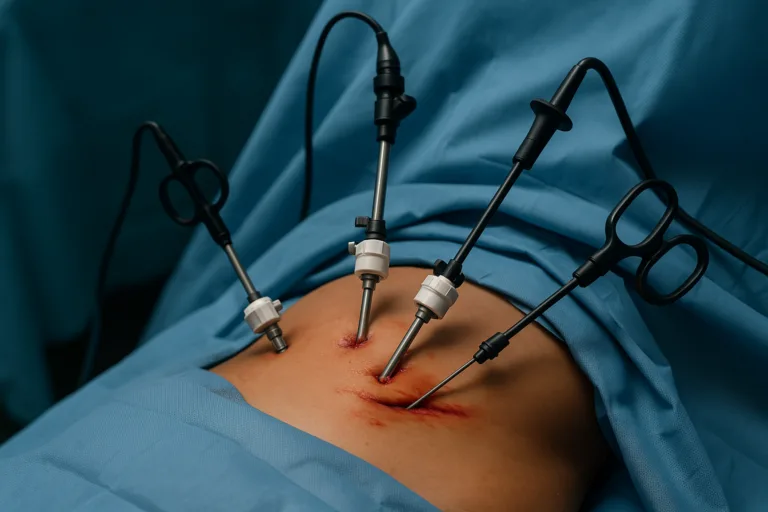
După pregătirea si anestezierea pacientului, se realizează o incizie minimă de 12 mm subombilicală, ușor la stânga liniei mediane. Se secționează tegumentul, țesutul subcutanat și se identifică aponevroza anterioară a mușchiului drept abdominal stâng. Se diseca blând spațiul între mușchiul drept abdominal și aponevroza posterioară.
PASUL 2: Disecția spațiului preperitoneal cu trocar balon
Se introduce trocar cu balon special conceput pentru disecția atraumatică a spațiului preperitoneal. Balonul este poziționat în spațiul retromuscular și se insuflă progresiv cu ser fiziologic până la un volum de 60-80 ml, creând astfel un spațiu de lucru optim între peritoneu și peretele abdominal posterior.
PASUL 3: Pneumodisecție controlată – crearea spațiului de lucru
După retragerea balonului de disecție, se montează un trocar de 10-12 mm prin incizia subombilicală în spațiul retromuscular creat. Se începe insuflarea controlată de CO2 în spațiul preperitoneal până la o presiune de 12-14 mmHg.
PASUL 4: Introducerea trocarelor de lucru
Sub control vizual laparoscopic, se introduc 2 trocare de lucru de 5 mm: un trocar paramedian stâng și un trocar suprapubian median.
PASUL 5: Identificarea reperelor anatomice critice
Explorarea meticuloasă a spațiului preperitoneal și identificarea precisă a reperelor anatomice:
• Pubele (simfiza pubiană) – reper median inferior
• Vasele epigastrice inferioare – demarcare între hernie indirectă/directă
• Ligamentul Cooper – structură importantă pentru fixarea plasei
PASUL 6: Disecția și reducerea sacului herniar
Cu instrumente laparoscopice adaptate, se continuă disecția blândă a spațiului preperitoneal către lateral. Sacul de hernie indirectă este identificat la nivelul orificiului inghinal profund, este disecat circumferențial și este redus complet în cavitatea peritoneală.
PASUL 7: Hemostază meticuloasă și parietalizarea elementelor funiculare
Se verifică meticulos hemostaza în tot câmpul operator. Orice sângerare trebuie controlată prin electrocoagulare blândă. Elementele funiculare sunt ‘parietalizate’ – separate complet de sacul herniar și menținute lateral.
PASUL 8: Introducerea și poziționarea plasei de polipropilen
Se introduce o proteză parietală de polipropilen monofilament 3 D. Plasa trebuie să acopere complet toate potențialele defecte herniare:
• Orificiul inghinal profund (hernie indirectă)
• Zona medială față de vasele epigastrice (hernie directă)
• Zona femurală
Alegerea plasei se face personalizat in funcție de nevoile pacientului, poate varia de la dimensiunea minima standard la dimensiune XL, iar această acoperire largă asigură reducerea riscului de recidivă sub 2%.
PASUL 9: Fixarea plasei (opțional)
Plasele cu sistem de autofixare nu necesită fixare suplimentară. Plasele standard pot fi securizate prin:
• Adeziv biologic (glue – fibrin sealant) – metodă preferată
• Tacker-e (agrafe din titan) – aplicate selectiv în zonele sigure
ATENȚIE: Nu se plasează niciodată tacker-e în „Triunghiul durerii”.
PASUL 10: Drenaj și finalizare
Se plasează un dren tubular din silicon în spațiul Retzius pentru a evacua eventualele colecții serosanguinolente postoperatorii. Se verifică o ultimă dată hemostaza. Se aspiră complet CO2 din spațiul preperitoneal.
PASUL 11: Închiderea și pansamentul
Se sutură breșa aponevrozei mușchiului drept abdominal stâng cu fire resorbabile. Tegumentul este apropiat folosind sutură subcuticulară cu fire resorbabile pentru rezultat estetic optim. Se aplică pansamente sterile transparente.
Durata totală în cazul prezentat: 55 minute
Această durată este optimă pentru tehnica TEP la un pacient cu hernie inghinală unilaterală primară, efectuată de chirurg cu experiență de peste 150 proceduri. Studiile arată că durata medie a procedurii TEP unilaterale este între 45-90 de minute, în funcție de experiența chirurgului și complexitatea cazului.
2.3 Inovații Tehnologice și Curba de Învățare
Tehnologii moderne disponibile în 2025:
- Sisteme de imagistică HD 4K și 8K – oferă claritate vizuală excepțională
- Laparoscopie 3D – oferă percepție de adâncime naturală
- Instrumente laparoscopice articulate – permit manevrabilitate crescută
- Chirurgie robotică Da Vinci – oferă vizualizare 3D
- Plase de ultimă generație – plase macroporoase monofilament, plase parțial resorbabile, plase cu sistem de autofixare
Curba de învățare – factorul determinant al succesului:
Deși tehnologia modernă facilitează procedura, succesul în chirurgia laparoscopică a herniei inghinale depinde fundamental de EXPERIENȚA și EXPERTIZA chirurgului. Studiile demonstrează că:
- Primele 30-50 proceduri – faza inițială: durate operatorii lungi (90-150 minute), rată de conversie 5-15%, complicații 5-10%
- 50-100 proceduri – faza de consolidare: durate operatorii 60-90 minute, conversii 3-5%, complicații 3-5%
- Peste 100-150 proceduri – faza de competență: durate operatorii 45-60 minute, conversii < 2%, complicații < 2%, satisfacție > 95%
Cazul prezentat a fost realizat de chirurg cu experiență de peste 150 proceduri laparoscopice anual, ceea ce asigură:
- Eficiență operatorie maximă (durată 55 minute pentru TEP unilateral)
- Siguranță pacient optimă
- Rată de complicații minimă
- Rezultate pe termen lung excelente (recidivă < 2%, durere cronică minimă)
CAPITOLUL 3: Recuperare și Control Postoperator
3.1 Mobilizarea Precoce și Evoluția Postoperatorie
De ce pacienții cu hernie inghinală operați laparoscopic se ridică din pat la 4 ore postoperator?
Succesul remarcabil al chirurgiei laparoscopice moderne în tratamentul herniei inghinale la pacienți activi precum cazul nostru (bărbat 56 ani, în plina activitate profesională) se bazează pe o combinație de factori care transformă complet experiența postoperatorie:
1. Incizii minime (5-12 mm vs. 5-8 cm în chirurgia deschisă)
- Traumatism tisular minim – nu se secționează straturi musculare mari
- Durere postoperatorie minimă – permite mobilizare rapidă
- Cicatrizare rapidă – inciziile de 5 mm cicatrizează complet în 7-10 zile
- Impact estetic superior – cicatrici aproape invizibile după 3-6 luni
2. Fără secționare nervi
- În tehnica TEP, se evită complet zona nervilor inghinali
- Nu există risc de neuralgii postoperatorii cronice
- Sensibilitate normală la nivelul scrotului și coapsei
3. Durere minimă controlată (VAS 1-2/10)
- Analgezice simple (paracetamol + ibuprofen) sunt suficiente
- Nu se necesită opioide – evită efectele adverse
- Pacientul poate respira profund, tușește fără durere semnificativă
4. Anestezie modernă ERAS
- Agenți anestezici cu acțiune scurtă – trezire rapidă (15-30 minute)
- Antiemetice profilactice – fără greață/vărsături
- Pacientul este complet treaz și orientat la 30-60 minute postoperator
Formula succesului: Incizii mici + Fără denervare + Durere minimă + Anestezie modernă = Mobilizare la 4 ore postoperator
Evoluția detaliată în cazul prezentat:
ZIUA 0 – Ziua Operației:
Ora 0 (Incizie):
Start intervenție chirurgicală TEP pentru hernie inghinală unilaterală dreaptă
Ora 0:55 (Închidere):
Finalizare procedură, durată totală 55 minute
Ora 1:25 (Trezire):
Pacient complet treaz în sala de trezire, orientat, fără durere semnificativă (VAS 2/10), fără greață
Ora 2:00 (Transfer):
Transfer în salon din secția de chirurgie, pacient conștient, semne vitale stabile (TA 125/75 mmHg, puls 72/min, SpO2 98%)
Ora 4:00 (Prima mobilizare):
• Pacientul se ridică din pat asistat de asistenta medicala
• Efectuează primii pași în salon (10-15 pași)
• Durere minimă la mobilizare (VAS 2/10)
• Fără amețeală, fără greață
• Încurajat să meargă la toaletă
Ora 6:00 (Reluare alimentație):
• Start cu lichide clare (apă, ceai, suc)
• Progresie la alimente semisolide
• Dietă normală de la cina dacă tolerate
Ora 8:00 (Mobilizare extinsă):
• Pacientul de mobilizeaza singur pe sectie (50-100 metri)
• Exerciții simple de respirație profundă
• Durere în scădere (VAS 1/10)
Ora 22:00 (Bilanț Ziua 0):
• Mobilitate: Autonomă completă
• Durere: VAS 1/10
• Alimentație: Dietă normală tolerată
• Tranzit intestinal: Flatulență prezentă
• Micțiune: Spontană, fără retenție
• Dren: Colectat 30 ml lichid serosanguinolent
• Plan: Continuare monitorizare, externare prevăzută Ziua 1
ZIUA 1 – Prima Zi Postoperator:
Dimineața (Ora 8:00):
- Consult chirurgical: Pacient în stare generală excelentă, mobilitate autonomă, fără durere semnificativă
- Evaluare incizii: Incizii curate, fără semne inflamatorii, fără sângerare
- Durere: VAS 0-1/10 (doar disconfort minim la palparea zonei operatorii)
- Mobilitate complet recâștigata – pacientul se plimbă pe coridor 200-300 metri
- Alimentație: Dietă normală pe bază de proteine și fibre, tolerată excelent
- Tranzit intestinal: Flatulență abundentă, fără emisie scaun (normal în primele 24 ore)
- Ecografie de control: Spațiu Retzius fără colectii, plasă corect poziționată
- Bilanț sanguin: Hemoglobină stabilă (scădere nesemnificativă de 0.5 g/dL)
- Aspectul drenului: Colectat total 50 ml lichid serosanguinolent în 24 ore
- Decizie: Suspendare dren, programare externare
Ora 10:00 – Îndepărtare dren: Procedură simplă, nedureroasă, fără complicații
După-amiaza (Ora 13:00 – Externare):
Instrucțiuni de externare detaliate:
- Medicație antalgică: Ibuprofen 400mg x 2/zi pentru 3-5 zile
- Anticoagulant: Clexane 40mg subcutanat x 1/zi pentru 5 zile
- Inhibitor pompă protoni: Controloc 40mg x 1/zi 5 zile
- Îngrijirea inciziilor: Dușuri zilnice permise după 48 ore, uscare blândă
- Semne de alarmă: Prezentare urgentă dacă apar febră > 38.5°C, durere severă, umflătură/roșeață la incizii
Restricții de activitate:
- Săptămâna 1-2: Mers ușor 30-60 min/zi, fără ridicare greutăți > 5 kg, reluarea activității de birou
- Săptămâna 3-4: Creștere progresivă activitate, ridicare până la 10 kg, reluare progresiva activitate fizica ușoara
- Luna 2: Reluare completă activități fizice, inclusiv sport competitiv
Programare control: Ziua 7-10, Luna 1 (control clinic + ecografie), Control anual periodic
Satisfacție pacient la externare: EXCELENTĂ
Pacientul declară că este surprins plăcut de lipsa durerii, de recuperarea rapidă și de posibilitatea de a merge acasă după doar o zi de spitalizare.
Durata totală de spitalizare: 1 zi (24 ore)
3.2 Protocoale de Control Postoperator și Reluarea Activității
Urmărirea postoperatorie riguroasă este esențială pentru identificarea precoce a complicațiilor și pentru consilierea adecvată privind reluarea activității fizice și profesionale. Conform recomandărilor ghidurilor internaționale, monitorizarea se realizează după un program structurat.
URMĂRIRE PE TERMEN LUNG (ANI 1-5 și ulterior):
Recidiva herniei inghinale după reparație laparoscopică cu plasă:
- Rată recidivă la 5 ani: < 2% pentru chirurgi experimentați (> 100-150 proceduri)
- Majoritatea recidivelor apar în primii 2 ani (mediana 36 luni), foarte rar după 5 ani
- Factori de risc pentru recidivă: fixare inadecvată plasă, plasă prea mică, defect herniar foarte mare, infecție plasă, factori de risc pacient (fumat, diabet, obezitate, tuse cronică)
Durere cronică (durere persistentă > 3 luni postoperator):
- Incidență după chirurgie laparoscopică: 5-10% (mai scăzută decât după chirurgie deschisă 10-15%)
- Majoritatea cazurilor – durere ușoară, fără impact funcțional semnificativ
- Durere severă invalidantă – foarte rară < 1%, de regulă datorată leziunii nervoase
- Tratament: AINS, blocuri nervoase, fizioterapie, foarte rar reintervenție chirurgicală
SEMNE DE ALARMĂ – Prezentare Urgentă Obligatorie:
Pe toată perioada postoperatorie, pacientul trebuie să fie instruit să se prezinte URGENT la spital dacă apar următoarele simptome:
- ⚠️ Durere necontrolabilă (VAS > 7/10) – suspect: hematom mare compresiv, infecție profundă
- ⚠️ Febră persistentă > 38.5°C (mai mult de 24 ore) – suspect: infecție plagă, infecție plasă, abces
- ⚠️ Umflătură crescândă rapidă la zona operatorie sau scrot – suspect: hematom, serom infectat
- ⚠️ Pansament cu puroi sau discharge purulent din incizii – suspect: infecție plagă
- ⚠️ Sângerare anormală din incizii – suspect: hematom postoperator, leziune vasculară
- ⚠️ Imposibilitate de micțiune (retenție urinară) > 8 ore – suspect: compresie hematom pe vezică
- ⚠️ Durere testiculară severă și mărire testicul – suspect: infarct testicular
- ⚠️ Disconfort abdominal sever, vărsături, oprire tranzit – suspect: ocluziune intestinală
- ⚠️ Dificultate respiratorie, durere toracică, umflare gambă – suspect: embolie pulmonară
Identificarea și tratamentul prompt al acestor complicații potențiale poate preveni consecințe grave și poate salva viața pacientului.
3.3 Mesajul pentru Pacienți: De Ce să Alegeți Laparoscopia?
Rezultate concrete în cazul prezentat (pacient bărbat, 56 ani, activ profesional):
✓ Durată intervenție: 55 minute
✓ Spitalizare: 1 zi (24 ore – externare ziua următoare operației)
✓ Durere: Controlată minimal (VAS 1-2/10 ziua operației, VAS 0-1/10 din ziua 1)
✓ Mobilitate: Autonomă din ziua 1 (mobilizare la 4 ore, deambulare autonomă la 6-8 ore)
✓ Complicații: ZERO (fără hematom, fără serom semnificativ, fără infecție)
✓ Reluare activitate: Muncă de birou la ziua 7, muncă cu efort moderat la săptămâna 3, activitate completă la luna 3
✓ Satisfacție: EXCELENTĂ (pacientul și-ar recomanda procedura oricui)
✓ Rezultat pe termen lung: Fără recidivă la 6 luni, 1 an și 2 ani, viață complet normală
Comparație finală – Decizie Informată: Laparoscopia vs. Abordul Deschis
Pentru un pacient informat care dorește cea mai bună opțiune pentru tratamentul herniei inghinale, alegerea devine evidentă când analizăm datele comparative:
| Parametru | Laparoscopie (TEP/TAPP) | Abord Deschis |
| Incizii | 3 incizii de 5-12 mm | 1 incizie de 5-8 cm |
| Mobilizare | 4 ore postoperator | 24-48 ore |
| Durere ziua 1 (VAS) | 1-2/10 | 5-7/10 |
| Spitalizare | 12-24 ore (1 zi) | 3-5 zile |
| Reluare muncă birou | 5-7 zile | 14-21 zile |
| Reluare muncă efort moderat | 2-3 săptămâni | 4-6 săptămâni |
| Reluare muncă efort intens | 4-6 săptămâni | 6-8 săptămâni |
| Complicații totale | 1-5% | 3-7% |
| Recidivă la 5 ani | < 2% | 1-10% |
| Satisfacție pacient | > 90-96% | 70-80% |
| Cicatrici | 3 cicatrici mici (aproape invizibile) | 1 cicatrice mare (vizibilă permanent) |
Concluzie pentru pacient:
Dacă vi se propune o operație pentru hernie inghinală, întrebați medicul: ‘De ce nu laparoscopic?’
Laparoscopia (TEP sau TAPP) oferă:
• Recuperare rapidă – vă întoarceți acasă în 24 ore și la muncă în 1-2 săptămâni
• Durere minimă – controlată cu paracetamol și ibuprofen, fără morfină
• Reluare activitate accelerată – revenire rapidă la viața normală, la familie, la job
• Rezultate estetice superioare – cicatrici aproape invizibile
• Satisfacție excelentă – peste 90% dintre pacienți sunt foarte mulțumiți