Prezentăm cazul unei paciente de sex feminin, internată pentru tratament chirurgical al litiazei biliare simptomatice (colici biliare recente), în contextul unui profil de risc cardiac semnificativ. Pacienta prezintă antecedente de gonartroza stângă protezată (cu fibrilație atrială postoperatorie documentată), patologie valvulară mitrală reumatismală și insuficiență cardiacă cronică de grad III NYHA.
Date de identificare și antecedente:
- Greutate: 74 kg; Înălțime: 160 cm; IMC calculat: 28,9 kg/m² (supraponderalitate)
Antecedente personale patologice:
- Gonartroza stângă — operată, protezată (antecedent chirurgical cu FiA postoperatorie)
- Fibrilație atrială postoperatorie — complicație la proteza de genunchi
- Stenoză mitrală cu indicație operatorie — boală mitrală reumatismală
- IC clasa III NYHA — insuficiență cardiacă cronică simptomatică la efort moderat
- Regurgitare tricuspidiană severă
- Litiază veziculară anterior asimptomatică — acum simptomatică (colici biliare)
Antecedente familiale/obstetricale: 2 nașteri
Alergii: nu cunoaște
Fumătoare: nu
Simptome actuale: dureri accentuate la nivelul hipocondrului drept — colici biliare cu intensitate progresivă, internare pentru tratament chirurgical.
Examen Obiectiv
Abdomen: mobil cu respirația, nedureros, fără formațiuni pseudotumorale; ficat și splină în limite fiziologice
Status general: IC clasa III NYHA — dispnee la efort fizic moderat, fără dispnee de repaus la momentul internării
Investigații Preoperatorii
Ecografie abdominală:
| Structură | Aspect | Interpretare |
|---|---|---|
| Vezică biliară | Litiază veziculară unică, calcul 3 cm, fără semne inflamatorii | Litiaza veziculară simptomatică (colici biliare), fără colecistită acută la momentul investigației |
| Suprarenala dreaptă | Angiom suprarenal drept | Hemangiom adrenal incidental — benign, necesită urmărire |
Consult cardiologic cu ecocardiografie:
| Parametru | Valoare | Interpretare |
|---|---|---|
| VS | Nedilatat, nehipertrofiat | Fără remodelare VS |
| FEVS | 40% | Disfuncție sistolică moderată |
| Boala mitrală | Stenoză strânsă + regurgitare ușoară-medie | Boală mitrală reumatismală — indicație operatorie |
| Cavități drepte | Dilatate, disfuncție longitudinală ușoară VD | Afectare VD secundară HTP |
| Regurgitare tricuspidiană | Moderat-severă (secundară) | Consecință a HTP și dilatației VD |
| HTP | Posibilă | Factor de risc major perioperator |
| Pericard | Liber | Fără revărsat pericardic |
Profilul de risc cardiac global: pacientă cu boală valvulară multivalvulară (mitral + tricuspid), IC clasa III, FEVS 40%, FiA paroxistică/cronică documentată, HTP posibilă — risc cardiac perioperator crescut (ASA III–IV).
Diagnostic principal:
Litiază biliară simptomatică — calcul unic de 3 cm, colici biliare recurente — indicație chirurgicală
Diagnostice secundare (comorbidități cu impact perioperator major):
- Boală mitrală reumatismală — stenoză mitrală strânsă cu indicație de intervenție
- Insuficiență cardiacă cronică clasa III NYHA — disfuncție sistolică moderată (FEVS 40%)
- Regurgitare tricuspidiană moderat-severă secundară
- HTP posibilă (hipertensiune pulmonară)
- Fibrilație atrială în antecedente (postoperatorie)
- Diagnostice secundare (incidentale, fără impact chirurgical imediat):
- Angiom suprarenal drept — urmărire imagistică periodică
Litiaza biliară reprezintă una dintre cele mai frecvente afecțiuni digestive, cu o prevalență de 10–15% în populația generală, predominând la femei, pacienți supraponderali și cu antecedente familiale pozitive. Colica biliară — manifestată prin durere acută sau subacută la nivelul hipocondrului drept/epigastrului, uneori cu iradiere în umărul drept — apare la migrarea unui calcul în canalul cistic, cu blocaj temporar al evacuării biliare.
Indicațiile chirurgicale pentru colecistectomie sunt bine definite:
- Colici biliare recurente — indicație chirurgicală fermă: fiecare episod de colică crește riscul de complicații (colecistită acută, migrarea caledoniană, pancreatită acută biliară)
- Calcul >3 cm — indicație chirurgicală, chiar la pacient oligosimptomatic, datorită riscului crescut de colecistită acută și carcinogenezei de vecinătate
- Calculi sub 7 mm — indicație clară în regim programat (risc crescut de migrare coledociană)
În cazul prezentat, calculul de 3 cm cu colici biliare simptomatice constituie indicație chirurgicală neechivocă, ținând cont că amânarea operației expune pacienta la riscul de colecistită acută cu urgență chirurgicală în context cardiac decompensabil — scenariu mult mai riscant decât colecistectomia electivă bine pregătită.
Riscul Cardiac Perioperator — Boala Valvulară și Chirurgia Non-Cardiacă
Ghidurile ACC/AHA 2024 pentru managementul perioperator al bolii valvulare stabilesc că riscul perioperator pentru chirurgie non-cardiacă (NCS) la pacienții cu boală valvulară este:
- Stenoza mitrală (SM):
- Riscul perioperator este deosebit de crescut în SM obstructivă datorită incapacității de a crește debitul cardiac la stresul chirurgical
- SM strânsă (aria valvulară <1 cm²) + hipertensiune pulmonară (sPAP >50 mmHg) + NCS cu risc crescut → se recomandă luarea în considerare a unor proceduri înainte de chirurgia electivă, dacă pacienta este candidată tehnic
Principalele riscuri perioperatorii: edem pulmonar acut (la creșterea frecvenței cardiace/a volumului circulant), decompensare cardiacă, hipotensiune, FiA cu răspuns ventricular rapid.
Studii confirmă că laparoscopia poate fi efectuată sigur chiar la FEVS <20%, cu condiția monitorizării hemodinamice invazive și pneumoperitoneu la presiuni mici (10–12 mmHg).
FEVS 40% nu reprezintă o contraindicație absolută pentru laparoscopie dacă pacienta este compensată preoperator.
Laparoscopia la Pacientul cu Insuficiență Cardiacă — Fiziopatologie și Adaptări Tehnice
Pneumoperitoneul cu CO₂ produce efecte hemodinamice semnificative relevante la pacientul cardiac:
- Creșterea presiunii intraabdominale → compresia VCI → reducerea returului venos → scăderea debitului cardiac (critic la FEVS 40%)
- Creșterea rezistenței vasculare sistemice → tahicardie compensatorie → creșterea consumului miocardic de O₂
- Ridicarea diafragmului → reducerea volumelor respiratorii → hipercapnie → vasoconstricție pulmonară → agravare HTP
- Poziția anti-Trendelenburg (utilizată la colecistectomie) → redistribuire sanguină la trenul inferior → reducerea suplimentară a preîncărcării VS
Adaptări tehnice obligatorii la pacientul cardiac:
- Pneumoperitoneu la presiune mică: 10–12 mmHg (față de 12–15 mmHg standard) — reduce semnificativ impactul hemodinamic
- Monitorizare hemodinamică invazivă (linie arterială, cateter venos central, ecocardiografie transesofagiană intraoperatorie la nevoie)
- Minimizarea timpului operator — limitarea duratei expunerii la pneumoperitoneu
- Management fluid perioperator precis — evitarea supraîncărcării voleмice (risc EPA) și a hipovolemiei (risc decompensare VD)
Multiple cazuri raportate în Anaesthesia, Pain & Intensive Care descriu managementul anestezic de succes al colecistectomiei laparoscopice la pacientă cu regurgitare mitrală severă și disfuncție sistolică profundă — subliniind importanța optimizării preoperatorii, monitorizării invazive perioperatorii și analgeziei regionale.
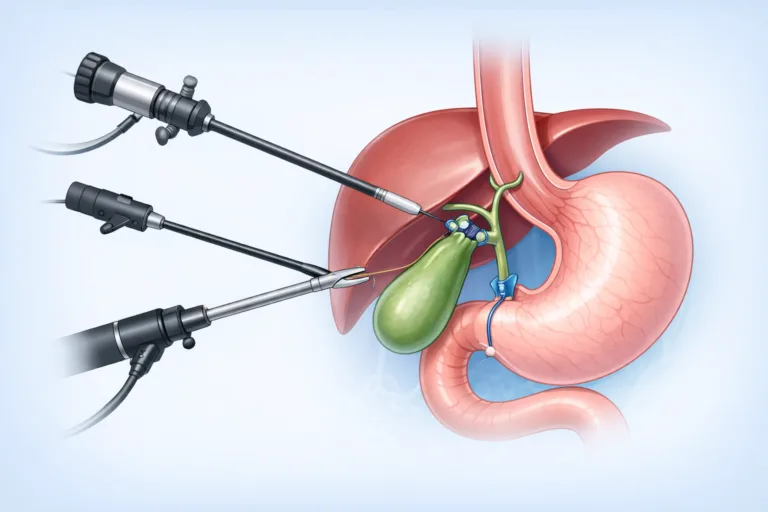
Tehnica Anterogradă (GAD) vs. Retrogradă (Fundus-First) în Colecistectomia Laparoscopică
Colecistectomia laparoscopică anterogradă (GAD — Gallbladder Antegrade Dissection) este tehnica în care disecția pleacă de la infundibul/colet spre fundus, clipând elementele chistice (ductul cistic și artera cistică) la final, după mobilizarea completă a vezicii biliare din patul hepatic.
Pasul definitoriu: incizia peritoneului visceral de la infundibul, departe de triunghiul Calot (spre patul hepatic), continuând spre fundus, urmată de disecția fundus → infundibul, cu cliparea ductului cistic și arterei cistice la final, când raporturile cu căile biliare principale sunt deja bine vizualizate.
Avantajele tehnicii anterograde (GAD):
| Parametru | Colecistectomie Retrogradă (standard) | Colecistectomie Anterogradă (GAD) | |
|---|---|---|---|
| Timp operator mediu | 90 min | 70 min (–22%) | |
| Conversie la chirurgie deschisă | 3,4% | 0,7–1,5% | |
| Leziuni cale biliară principală (CBP) | Posibile (disecție precoce Calot) | 0% în serii de 2020 cazuri | |
| Dehiscență duct cistic | 0,8% | 0% | |
| Perforație VB | 2,52% | 1,6% | |
| Indicație preferată | Anatomie normală | Adeziuni Calot, anatomie dificilă, chirurgie rapidă | |
Un studiu prospectiv pe 2020 de colecistectomii laparoscopice cu tehnica GAD (2002–2017) nu a raportat nicio leziune de cale biliară principală, cu timp operator mediu de 38 min și rată de conversie de 1,5%. Tehnica GAD este propusă ca procedură standard și nu doar pentru cazurile dificile.
Avantajele GAD specifice cazului prezentat:
- Timp operator semnificativ mai scurt → minimizarea timpului de pneumoperitoneu → reducerea impactului hemodinamic la pacienta cu IC și FEVS 40%
- Vizualizare superioară a ductului cistic la final → reducerea riscului de leziune biliară
- Clipajul elementelor chistice după mobilizarea completă → siguranță maximă în identificarea anatomiei biliare
Critical View of Safety (CVS)— este standardul internațional obligatoriu pentru prevenirea leziunilor de cale biliară principală în colecistectomia laparoscopică:
Cele 3 criterii CVS (toate trebuie îndeplinite):
- Triunghiul hepatocistic complet curățat de țesut fibro-grăsos
- Porțiunea inferioară a vezicii biliare separată complet de placa chistică
- Numai 2 structuri (ductul cistic + artera cistică) se văd intrând în vezica biliară
Ghidurile SAGES și EAES recomandă documentarea fotografică/video a CVS la fiecare colecistectomie laparoscopică. Eșecul obținerii CVS → tehnici de „bailout” obligatorii (colecistectomie subtotală, convertire la chirurgie deschisă).
Angiomul Suprarenal — Descoperire Incidentală
Hemangioamele adrenale sunt tumori benigne vasculare rare, descoperite frecvent incidental în cursul imagisticii pentru alte afecțiuni — incidentaloame suprarenale. Reprezintă <0,1% din tumorile adrenale și sunt, în mod obișnuit, nefuncționale hormonal.
Aspecte diagnostice:
- Ecografic: masă ecogenă, bine delimitată (prezentare variabilă)
- IRM (gold standard): semnal T2 hiperintens caracteristic, priză de contrast periferică progresivă
Evaluare biochimică obligatorie: metanefrine urinare/plasmatice (excludere feocromocitom), cortizol bazal și post-dexametazonă (excludere sindrom Cushing subclinic), aldosteron/renină (excludere hiperaldosteronism)
Managementul recomandat:
- Leziuni <3–4 cm, asimptomatice, nefuncționale: supraveghere conservatoare cu CT/IRM serial la 6–12 luni
- Leziuni >4 cm sau cu creștere rapidă/caractere indeterminate: adrenalectomie laparoscopică
Pacienta prezentată: dimensiune neprecizată ecografic — recomandabilă evaluarea IRM adrenal cu contrast și biochimie hormonală pentru stadializare completă
Managementul Anticoagulării Perioperatorii — FiA în Boala Mitrală Reumatismală
Ghidurile ACC/AHA 2020 și 2024 stipulează:
- Pacienții cu SM reumatismală + FiA — indicație de anticoagulare orală cu VKA (warfarină), nu cu NOAC, datorită riscului trombotic specific
- Perioperator: bridging cu heparină nefracționată sau HGMM în funcție de riscul trombotic și hemoragic
- Pacienți cu SM reumatismală au risc trombotic mare (scor CHA₂DS₂-VASc ≥2) → bridging obligatoriu
Pregătirea Preoperatorie Specifică
Optimizare cardiologică preoperatorie:
- Evaluarea și optimizarea statusului de IC: diuretic + IECA/ARB + beta-blocant (cu atenție la controlul ratei ventriculare în FiA)
- Consultul cardio chirurgical pentru evaluarea oportunității PMC înaintea chirurgiei elective biliare — în SM strânsă simptomatică cu HTP posibilă
- Management anticoagulare: oprirea VKA cu 5 zile preoperator, bridging HGMM terapeutic (2×/zi), oprire HGMM cu 12–24h preoperator; reluare postoperator la 12–24h
- Monitorizare INR preoperatorie: țintă INR <1,5 la momentul intervenției
- Profilaxia endocarditei infecțioase
Pregătire anestezică:
- Anestezie generală cu monitorizare hemodinamică invazivă (linie arterială radială obligatorie; cateter venos central recomandat)
- Ecocardiografie transesofagiană (ETE) intraoperatorie — recomandată în cazuri cu IC semnificativă pentru ghidarea terapiei de fluid
- Precauții la inducție: evitarea tahicardiei (nefavorabilă în SM — reduce umplerea diastolică VS prin stenoza valvulară)
- Pregătire pentru decompensare cardiacă (vasopresoare, dobutamină la nevoie)
Pneumoperitoneu adaptat:
- Presiune maximă 10–12 mmHg (în loc de 14–15 mmHg standard) — reduce impactul hemodinamic
- Poziție anti-Trendelenburg blândă (<15°) — minimizarea redistribuirii sanguine
Evoluția postoperatorie a fost favorabilă:
- Reluarea tranzitului intestinal: în prima zi postoperatorie
- Toleranță digestivă: progresivă, de la lichide la alimentație solidă
- Control ecografic postoperator: în limite normale — confirmarea absenței colecțiilor, hemostaza patului hepatic, absența scurgerii biliare
- Cardiologic: fără decompensare cardiacă perioperatorie, cu monitorizare continuă (ritm cardiac, TA, SatO₂) în primele 24 ore
Protocol de Urmărire Postoperatorie
| Interval | Acțiuni recomandate |
|---|---|
| Ziua 1–2 | Monitorizare cardiacă continuă; reluare anticoagulare orală (VKA/warfarină) la 24–48h dacă hemostaza asigurată |
| Ziua 7–10 | Control clinic chirurgical; control INR; evaluare cardiologică de repriză |
| Luna 1 | Control chirurgical final; evaluare cardiologică pentru planificarea intervenției pe valva mitrală |
| Urmărire cardiologică | Planificarea PMC sau chirurgiei valvulare — indicație de intervenție prezentă |
| Urmărire angiom suprarenal | IRM adrenal cu contrast + biochimie hormonală (metanefrine, cortizol) la 3–6 luni |
Semne de alarmă postoperatorii:
- Icter (bilirubina crescută) → leziune de cale biliară
- Durere abdominală intensă cu apărare
- Decompensare cardiacă (dispnee, ortopnee, edeme), tahicardie, FiA cu răspuns rapid → urgență cardiologică
- Febra >38,5°C → infecție de plagă sau complicație intraabdominală
Particularitățile Cazului — Risc Cardiac Perioperator Semnificativ
1. Colecistectomia electivă vs. așteptarea intervenției valvulare:
Cazul ridică o dilemă managerială clasică: intervenția valvulară (SM reumatismală cu indicație operatorie) reduce riscul cardiac pe termen lung, dar în contextul colicilor biliare recurente cu calcul de 3 cm, așteptarea poate expune pacienta la colecistită acută — situație de urgență chirurgicală cu risc perioperator substanțial mai mare decât colecistectomia electivă bine pregătită. Decizia de a efectua colecistectomia laparoscopică în regim electiv, cu optimizare cardiacă maximă, este validată de ghiduri și susținută de experiența documentată a laparoscopiei sigure la pacienți cu FEVS chiar sub 20%.
2. FEVS 40% nu reprezintă contraindicație pentru laparoscopie:
Literatura demonstrează că laparoscopia poate fi efectuată sigur la pacienți cu IC severă (FEVS <20%) dacă sunt îndeplinite condițiile de monitorizare invazivă și presiune de pneumoperitoneu redusă. Un studiu din Texas (39 pacienți ASA III–IV, bolnavi coronarieni severi) nu a raportat conversii sau mortalitate perioperatorie la colecistectomie laparoscopică cu monitorizare hemodinamică. Cazul prezentat (FEVS 40% — disfuncție sistolică moderată, nu severă) se situează în limite mai favorabile decât cazurile descrise.
3. Tehnica GAD — justificată de necesitatea minimizării timpului operator:
Alegerea colecistectomiei anterograde (GAD) față de tehnica retrogradă clasică este validată de datele comparative: timp operator redus cu 22% (38–70 min vs. 90 min), rată de conversie mai mică (0,7–1,5% vs. 3,4%) și zero leziuni de cale biliară în serii largi. La pacienta cu IC și HTP posibilă, minimizarea timpului de pneumoperitoneu reducând expunerea hemodinamică este un avantaj direct, nu doar tehnic.
4. Managementul FiA și anticoagularea — element critic perioperator:
SM reumatismală + FiA = scor CHA₂DS₂-VASc ≥2 → bridging obligatoriu cu heparină. Ghidurile ACC/AHA 2020 sunt clare: VKA (warfarină) rămâne standard în SM reumatismală + FiA — NOAC-urile nu sunt validate în această indicație. Timing-ul bridging-ului este critic: reluare precoce (24h post-op) echilibrează riscul tromboembolic vs. riscul de resângerare abdominală.
5. Angiomul suprarenal — incidentalom cu monitorizare obligatorie:
Descoperit ecografic incidental, hemangioamele adrenale sunt entități benigne rare, dar necesită diferențial cu feocromocitomul și carcinomul cortical adrenal. Evaluarea completă prin IRM adrenal cu contrast (aspectul caracteristic: T2 hipersemnal/lightbulb sign, priză de contrast periferică progresivă) și biochimie hormonală (metanefrine plasmatice/urinare, cortizol supresat, raport aldosteron/renină) este obligatorie. Fără semne de creștere rapidă sau secreție hormonală, managementul este conservator cu imagistică serială la 6–12 luni.
Comparație Aborduri Chirurgicale — Risc Cardiac
| Parametru | Chirurgie deschisă (laparotomie) | Laparoscopie standard | Laparoscopie la presiune redusă |
|---|---|---|---|
| Impact hemodinamic pneumoperitoneu | Absent | Crescut (14–15 mmHg) | Redus (10–12 mmHg) |
| Durere postoperatorie | Severă | Moderată | Moderată |
| Spitalizare | 3–5 zile | 1–2 zile | 1–2 zile |
| Risc decompensare cardiacă | Crescut (durere, efort) | Moderat | Minim — cu monitorizare |
| Recuperare | 4–6 săptămâni | 1–2 săptămâni | 1–2 săptămâni |
| Indicație la IC/FEVS redusă | De evitat electiv | Relativă | Preferată cu adaptări |
Concluzii
Cazul ilustrează managementul chirurgical complex al litiazei biliare simptomatice la o pacientă cu risc cardiac crescut — boală mitrală reumatismală, IC clasa III, FEVS 40% și FiA. Colecistectomia laparoscopică anterogradă, efectuată cu pneumoperitoneu la presiune redusă (10–12 mmHg) și monitorizare hemodinamică invazivă, reprezintă abordarea optimă, superioară chirurgiei deschise în termeni de recuperare și risc respirator/cardiac postoperator.
Tehnica GAD (Gallbladder Antegrade Dissection) a permis minimizarea timpului operator (avantaj direct în reducerea duratei pneumoperitoneu la pacientă cu IC), cu documentarea CVS și zero leziuni de cale biliară — standard de siguranță confirmat în serii de mii de cazuri. Evoluția favorabilă postoperatorie validează decizia de intervenție electivă, bine pregătită, fără așteptarea intervenției valvulare — alternativă potențial mai riscantă prin eventuala urgentizare chirurgicală biliară în context cardiac necompensabil.
Angiomul suprarenal drept, descoperire incidentală, necesită evaluare IRM + biochimie hormonală și supraveghere imagistică serială, fără indicație operatorie imediată.