Prezentăm cazul unei paciente de sex feminin, internată electiv pentru tratament chirurgical al bolii de reflux gastroesofagian (BRGE) refractare la tratament medicamentos, în contextul herniei hiatale confirmate endoscopic. Simptomatologia de reflux și durere epigastrică, prezentă de aproximativ 3 ani, nu a răspuns la tratamentul conservator, constituind indicație clară pentru intervenție chirurgicală.
Date de identificare și antecedente:
- Greutate: 85 kg; Înălțime: 167 cm; IMC calculat: 30,5 kg/m² (obezitate gradul I)
- Antecedente personale: reducție mamară în antecedente
- Antecedente familiale/obstetricale: 1 naștere prin cezariană
- Alergii: nu cunoaște
- Fumătoare: nu
Simptome dominante: reflux gastroesofagian, dureri epigastrice — durată ~3 ani, refractare la tratament medicamentos
La examenul obiectiv s-au consemnat:
Abdomen: mărit de volum cu paniculul adipos bine reprezentat, fără formațiuni pseudotumorale; nedureros la momentul examinării
Tranzit intestinal prezent
Investigații Preoperatorii
| Investigație | Rezultat | Semnificație clinică |
| Radiografie cardio-pulmonară | Fără modificări patologice | Exclude patologie pleuro-pulmonară; hernie hiatală nu e vizibilă radiografic în acest stadiu |
| EDS (Endoscopie Digestivă Superioară) | Hernie hiatală ~4 cm, esofagită de reflux, gastrită HP pozitivă | Diagnostic cert endoscopic; triple patologie — hernie hiatală + esofagită + HP |
| Test rapid Helicobacter pylori | Pozitiv | Gastrita HP confirmată — necesită tratament de eradicare periopoperator/preoperator |
Hernia hiatală de 4 cm la EDS confirmă o hernie hiatală de tip I (prin alunecare — sliding), de dimensiune moderată — indicație chirurgicală fermă în contextul BRGE simptomatice refractare la medicație.
Esofagita de reflux documentată endoscopic confirmă obiectiv BRGE activă și justifică indicația chirurgicală conform ghidurilor ACG 2022 (terapie PPI pe termen lung sau chirurgie anti reflux pentru esofagita de grad moderat-sever).
Gastrita HP pozitivă — element asociat cu implicații terapeutice specifice (eradicare HP peri operatorie recomandată).
Diagnostic principal:
Hernie hiatală de tip I (prin alunecare), ~4 cm — BRGE refractară la tratament medicamentos, cu esofagită de reflux
Diagnostic asociat:
Gastrită cronică Helicobacter pylori pozitivă
Clasificare hernie hiatală:
Tip I (sliding/prin alunecare): joncțiunea esogastrică migrează superior față de diafragm — cel mai frecvent tip (95% din herniile hiatale)
Dimensiune: ~4 cm — hernie hiatală de mărime medie, cu potențial de BRGE semnificativ prin incompetența sfincterului esofagian inferior (SEI)
Epidemiologie și Fiziopatologie
Boala de reflux gastroesofagian (BRGE) reprezintă una dintre cele mai frecvente afecțiuni gastroenterologice, cu o prevalență estimată de 10–20% în populația occidentală și impact major asupra calității vieții. BRGE cronică necontrolată poate evolua spre esofagită erozivă, strictură esofagiană, esofag Barrett și, în stadii avansate, adenocarcinom esofagian.
Hernia hiatală este principalul factor anatomic predispozant la BRGE, prin trei mecanisme principale:
- Deplasarea joncțiunii esogastrice superior față de diafragm → pierderea efectului de valvă a unghiului His
- Alterarea funcției ligamentului frenoesofagian → reducerea lungimii SEI abdominal
- Crearea unui „rezervor acid” în sacul herniar, deasupra diafragmului → facilitarea refluxului la relaxările tranzitorii ale SEI
- IMC crescut (30,5 kg/m² la pacienta prezentată) amplifică presiunea intraabdominală și reprezintă un factor de risc independent pentru BRGE și hernie hiatală, prin stresul mecanic crescut la nivelul hiatusului esofagian.
Indicații Chirurgicale — Ghiduri ACG 2022 și SAGES 2021
Ghidurile ACG (American College of Gastroenterology) 2022 și Ghidurile SAGES 2021definesc indicațiile pentru tratamentul chirurgical al BRGE:
Indicații ferme (Strong Recommendation):
- BRGE cu esofagită de grad LA C sau D — se recomandă terapie PPI pe termen lung sau chirurgie antireflux
- Pacienți cu dovezi obiective de BRGE care nu doresc sau nu tolerează terapia PPI pe termen lung
Indicații cu recomandare conditionata (Conditional/Weak):
- BRGE confirmată obiectiv, refractară la terapia PPI optimizată
- Simptome de regurgitare ca simptom primar refractar la PPI, cu BRGE documentat obiectiv — se recomandă chirurgie antireflux sau TIF
- Hernie hiatală simptomatică de dimensiuni mari
Ghidurile SAGES 2021 subliniază că eșecul tratamentului medicamentos NU exclude beneficiul chirurgiei — studiile recente arată că chirurgia antireflux este superioară tratamentului medical la pacienții cu BRGE refractară confirmată obiectiv (67% succes chirurgical vs. 28% medicamentos, p=0,007). Indicația principală pentru chirurgie ar trebui să fie BRGE dovedită obiectiv, nu doar răspunsul la PPI.
Pacienta prezentată îndeplinește criteriile multiple de indicație chirurgicală:
- Simptome de 3 ani, refractare la tratament medicamentos
- Hernie hiatală 4 cm confirmată endoscopic (factor anatomic major)
- Esofagită de reflux documentată endoscopic
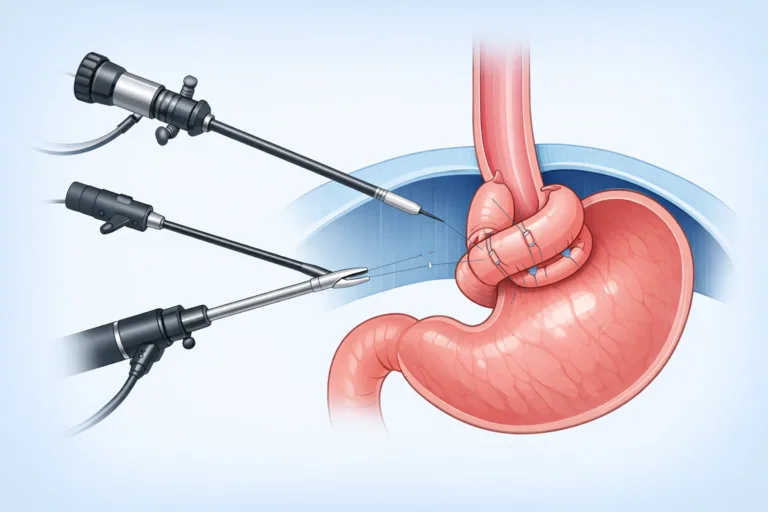
Fundoplicatura Toupet 270° — Principii și Avantaje
Fundoplicatura reprezintă procedura chirurgicală antireflux standard, în care fundul gastric este înfășurat parțial sau total în jurul esofagului distal, refăcând mecanismul de valvă antireflux la nivelul joncțiunii esogastrice. Există trei variante principale:
| Tip fundoplicatură | Grad înfășurare | Particularități |
|---|---|---|
| Nissen | 360° (totală) | Cel mai eficient antireflux; risc crescut de disfagie și gas-bloat syndrome |
| Toupet | 270° posterior | Echilibru optim eficiență/tolerabilitate; standard actual în multe centre |
| Dor | 180° anterior | Rezervată cazurilor cu dismotilitate esofagiană importantă |
Fundoplicatura Toupet (270° posterioară) este o înfășurare parțială posterioară a fundusului gastric în jurul esofagului distal, fixată bilateral pe peretele esofagian. Această geometrie menține un efect antireflux solid, permițând totodată relaxarea fiziologică a sfincterului la deglutire și la eructații.
2.4 Toupet vs. Nissen — Evidențe din Meta-Analize și Ghiduri
Un studiu comparativ prospectiv (103 pacienți, laparoscopie 3D, publicat în Archives of Clinical Investigation 2025) a confirmat că:
- La 1 an postoperator, ambele tehnici (Toupet și Nissen) produc îmbunătățiri semnificative și comparabile ale scorurilor GERD-Q și GERD-HRQL (p<0,001)
- Scorurile de calitate a vieții au fost echivalente între grupuri
O meta-analiză importantă pe studii randomizate controlate (2015, PMC4484805) a constatat:
- Controlul refluxului: comparabil între Toupet și Nissen (fără diferențe semnificative în reducerea DeMeester score)
- Disfagia postoperatorie: semnificativ mai frecventă după Nissen (totală) față de Toupet (parțială)
- Gas-bloat syndrome (senzație de balonare, incapacitate de eructare): semnificativ mai frecvent după Nissen — incapacitate de eructare ~25% Nissen vs. ~13% Toupet
- Rata de dilatare pentru disfagie: mai mare după Nissen
Un studiu comparativ pe 100 pacienți (2025, Egyptian Journal of Hospital Medicine) a confirmat:
- Diferență nesemnificativă între Toupet și Nissen în: rata de readmitere, recidivă herniară, controlul pirozisului, al regurgitației, al durerii toracice, scorurile manometrice LES, DeMeester score, gradul esofagitei
- Diferență semnificativă în favoarea Toupet: disfagie postoperatorie mai redusă și gas-bloat semnificativ mai scăzut
Studiul longitudinal pe calitatea vieții la 1, 3 și 5 ani (PMC7875107) confirmă că ambele tehnici oferă satisfacție excelentă pe termen lung, cu un posibil avantaj durabilitate al Nissen față de Toupet pentru controlul refluxului pe termen foarte lung.
Concluzie comparativă: Fundoplicatura Toupet 270° este preferată în situațiile în care se dorește minimizarea disfagiei și a simptomelor de gas-bloat, cu eficiență antireflux comparabilă cu Nissen, ceea ce justifică utilizarea sa pe scară largă ca standard de îngrijire în multe centre de chirurgie antireflux.
Analiza Ghidurile SAGES 2021 — Laparoscopic vs. Robotic, Partial vs. Total Wrap
Odată stabilită decizia chirurgicală, pacienții cu BRGE pot fi tratați prin abord robotic sau laparoscopic — ambele sunt acceptate (decizie bazată pe chirurg/pacient)
Alegerea între fundoplicatura parțială (Toupet) sau totală (Nissen) se bazează pe decizia împărtășită chirurg-pacient și valorile pacientului (preferința pentru mai puțin risc de disfagie → Toupet)
Abordarea laparoscopică este standardul de aur — minim-invazivă, cu recuperare rapidă și rezultate echivalente cu chirurgia deschisă
Helicobacter pylori și BRGE — Interacțiune Complexă
Relația dintre H. pylori și BRGE este complexă și uneori paradoxală:
- Infecția cu HP poate suprima parțial secreția acidă gastrică (prin gastrita corporală), ceea ce reduce simptomele de BRGE la unii pacienți HP-pozitivi
- Eradicarea HP poate precipita sau agrava BRGE la pacienții cu hernie hiatală preexistentă, prin restabilirea secreției acide normale în contextul unui mecanism antireflux compromis — riscul de esofagită de reflux după eradicare este de ~10% la pacienții cu hernie hiatală
- Studii cu PPI confirmat: eradicarea HP nu influențează semnificativ rata de vindecare a esofagitei de reflux sau scorul de simptome BRGE atunci când se administrează concomitent PPI
Concluzie practică: HP trebuie eradicat independent de BRGE (pentru prevenirea ulcerului peptic și a cancerului gastric), dar eradicarea nu trebuie considerată tratament pentru BRGE în prezența herniei hiatale
Tehnica Chirurgicală — Cura Laparoscopică a Herniei Hiatale cu Fundoplicatură Toupet
3.1 Pregătirea Preoperatorie Specifică
- Tratamentul infectiei HP preoperator (sau perioperator): tripla terapie standard — IPP + Amoxicilină + Claritromicină, 10–14 zile (sau cvadrupla terapie cu bismut dacă rezistență locală crescută la claritromicină)
- Optimizarea PPI preoperatorie: continuare IPP preoperator, urmată de discontinuare la evaluarea finală a eficienței chirurgiei
- Evaluare nutrițională și dieta: regim alimentar sărac in grăsimi și fără alimente triggere pentru BRGE (cafea, alcool, ciocolată, grăsimi)
- Profilaxia TEV: HGMM preoperator, ciorapi compresivi (IMC 30,5 — risc intermediar)
- Antibioprofilaxie
- Anestezie: generală cu intubație oro-traheală; precauții la inducție pentru pacientul cu reflux activ (inducție rapidă)
- Poziționare: decubit dorsal, poziție anti-Trendelenburg 30° (Lloyd-Davies sau litotomie modificată), brațe extinse
Evoluția Imediată Postoperatorie
Evoluția postoperatorie a fost favorabilă, fără complicații:
- Reluarea toleranței la lichide: în primele 4–6 ore postoperator
- Mobilizare precoce: în ziua intervenției
- Durere postoperatorie: minimă, controlată cu analgezice non-opioide
- Control radiologic postoperator (tranzit esogastroduodenal cu substanță de contrast): în limite normale — confirmarea pozitiei corecte a wrap-ului, absența fistulei, absența disfagiei
- Control ecografic postoperator: în limite normale
Regim Alimentar Postoperator
| Perioadă | Regim recomandat |
|---|---|
| Ziua 0–7 | Lichide clare, supe, iaurturi, băuturi non-carbonatate |
| Săptămâna 2–4 | Alimente moi, pasate, fără bucăți dure; masticare atentă |
| Luna 1–2 | Dieta solidă normală progresivă, mese mici și frecvente |
| Permanent | Evitarea alimentelor voluminoase, carbonatate, a mâncatului rapid; poziție semișezândă 30–60 min postprandial |
Protocol de Urmărire Postoperatorie
| Interval | Acțiuni recomandate |
|---|---|
| Ziua 7–10 | Control clinic: evaluare disfagie, toleranță alimentară, simptome BRGE reziduale |
| Luna 1 | Control clinic ± EDS dacă disfagie persistentă; verificare eradicare HP (test respirator sau antigen fecal la 4 săptămâni după tratament) |
| Luna 3 | Control clinic: evaluare rezoluție simptome BRGE; reducere/oprire PPI (dacă simptomele permit) |
| Luna 6 | Control clinic + EDS de control: evaluare esofagită (vindecare), absența recidivei herniare, evaluare wrap-ului |
| Anual | Control clinic; evaluare simptome BRGE; EDS la 2–5 ani (supraveghere Barrett dacă esofagită severă preoperatorie) |
Semne de alarmă care impun prezentare urgentă:
- Disfagie severă, progresivă (suspect migrare/torsiune wrap sau recidivă herniară)
- Vărsături incoercibile, durere epigastrică intensă (herniere acută postoperatorie)
- Pirozis sever recurent precoce (suspect recidivă herniară sau wrap defect)
- Febră >38,5°C, tahicardie (perforație esofagiană sau hematom)
Discuții
Particularitățile Cazului
1. BRGE refractară la 3 ani — momentul optim de intervenție:
Simptomatologia de 3 ani fără răspuns la tratament medicamentos, asociată cu documentarea endoscopică a esofagitei și a herniei hiatale de 4 cm, constituie indicație chirurgicală solidă conform ghidurilor ACG 2022 și SAGES 2021. Literatura confirmă că chirurgia antireflux este superioară tratamentului medical în BRGE refractară dovedită obiectiv (rata de succes 67% chirurgie vs. 28% medicament), subliniind importanța trimiterii precoce spre evaluare chirurgicală a pacienților cu BRGE persistentă.
2. Tripla patologie endoscopică — hernie hiatală + esofagită + HP:
Coexistența celor trei entități impune o abordare terapeutică secvențializată: eradicarea HP preoperatorie reduce inflamația gastrică și optimizează condiția mucoasei preoperatorii, chiar dacă nu influențează direct BRGE. Hernia hiatală de 4 cm este, conform literaturii, factor de risc semnificativ pentru apariția sau agravarea esofagitei de reflux după eradicarea HP — ceea ce validează și mai mult indicația de cură chirurgicală simultană.
3. Alegerea Toupet față de Nissen — raționament clinic:
La o pacientă cu IMC 30,5 kg/m² (obezitate gradul I), în care funcția motorie esofagiană nu este documentată suplimentar prin manometrie preoperatorie, alegerea Toupet față de Nissen minimizează riscul de disfagie și gas-bloat postoperatorii — cele mai frecvente complicații ale fundoplicaturii totale (25% vs. 13% incapacitate de eructare; disfazie semnificativ mai redusă). Ghidurile SAGES 2021 confirmă că alegerea între wrap parțial și total se bazează pe decizia împărtășită chirurg-pacient, fără superioritate absolută a unei tehnici. Eficiența antireflux comparabilă a Toupet și Nissen, demonstrată în meta-analize pe urmărire lungă, validează această alegere.
4. Importanța mobilizării esofagului abdominal ≥3 cm:
Un element tehnic critic în orice reparare a herniei hiatale este asigurarea a cel puțin 3 cm de esofag abdominal după reducerea sacului herniar — condiție necesară pentru crurorafie eficientă și pentru tensionarea adecvată a wrap-ului. Studii confirmate endoscopic demonstrează că insuficiența mobilizării esofagiene este principala cauză de recidivă herniară precoce și de disfagie reziduală.
Comparație Fundoplicatură Toupet vs. Nissen vs. Dor
| Parametru | Dor 180° anterior | Toupet 270° posterior | Nissen 360° |
|---|---|---|---|
| Grad înfășurare | 180° | 270° | 360° |
| Control reflux | Moderat | Excelent | Excelent |
| Disfagie postoperatorie | Minimă | Scăzută | Crescută (semnificativ) |
| Gas-bloat/incapacitate eructare | Minim | Scăzut (~13%) | Crescut (~25%) |
| Indicație preferată | Acalazie, dismotilitate severă | BRGE + hernie hiatală(standard larg acceptat) | BRGE sever, fără dismotilitate |
| DeMeester score postoperator | Parțial normalizat | Normalizat | Normalizat |
| Satisfacție pacient la 5 ani | — | Excelentă | Excelentă |
Laparoscopia vs. Chirurgia Deschisă în BRGE
Laparoscopia reprezintă standardul de aur pentru chirurgia antireflux, cu avantaje documentate față de abordul deschis:
- Spitalizare: 1–2 zile vs. 3–5 zile (deschis)
- Durere postoperatorie: VAS 3–4/10 vs. 5–7/10
- Reluare activitate: 7–14 zile vs. 4–6 săptămâni
- Complicații: <2% vs. 5–8%
- Rata de succes la 20 de ani: >80% pentru controlul BRGE
Concluzii
Cazul prezentat ilustrează managementul optim al BRGE refractare la tratament medicamentos, în contextul herniei hiatale de 4 cm și esofagitei de reflux confirmate endoscopic — cu tripla patologie HP pozitivă asociată. Indicația chirurgicală este solidă, susținută de ghidurile ACG 2022 și SAGES 2021, iar alegerea fundoplicaturii Toupet 270° posterioară reprezintă un echilibru optim între eficiența antireflux și profilul de tolerabilitate postoperatorie (disfagie și gas-bloat semnificativ mai reduse față de Nissen, eficiență antireflux comparabilă).
Evoluția postoperatorie favorabilă cu reluarea toleranței la lichide și controalele imagistice în limite normale confirmă succesul tehnic al intervenției și validează abordul laparoscopic ca standard de îngrijire în chirurgia antireflux modernă.